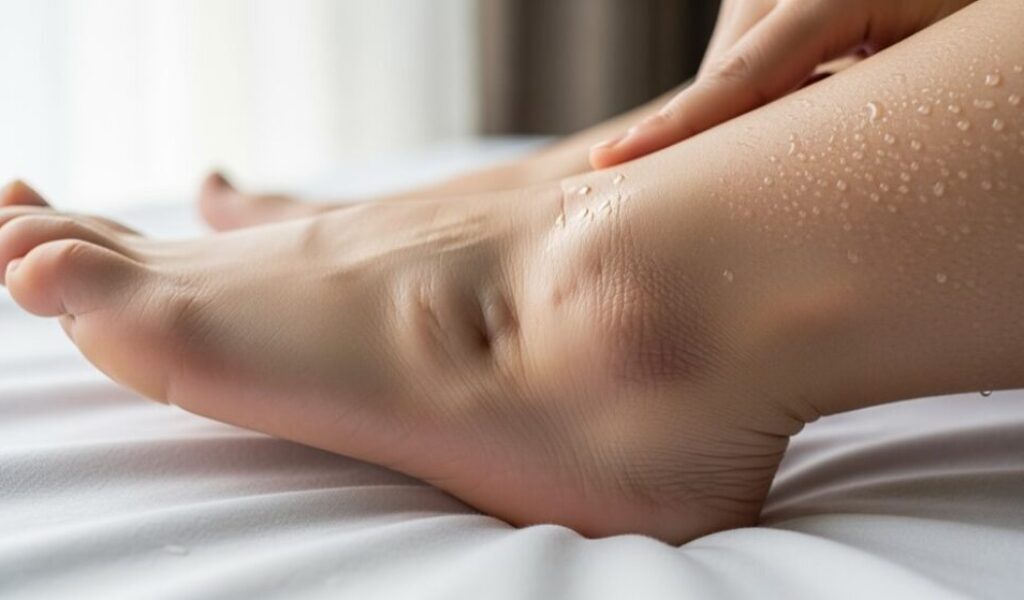
Ödem
Ödeme sind sicht- oder tastbare Flüssigkeitseinlagerungen im Gewebe. In der Schwangerschaft treten sie häufig auf – typischerweise an Füßen, Knöcheln und Unterschenkeln, später auch an Händen oder im Gesicht. Meist handelt es sich um eine harmlose Begleiterscheinung der körperlichen Anpassungen: Blutvolumen, Gefäßdurchlässigkeit und Druckverhältnisse verändern sich, während die Gebärmutter auf Beckenvenen und Lymphbahnen wirkt. Dennoch verdienen Ödeme Aufmerksamkeit, weil sie in seltenen Fällen Hinweis auf behandlungsbedürftige Zustände sein können, etwa Präeklampsie oder eine Venenthrombose. Wer typische Muster kennt und Warnzeichen erkennt, kann beruhigt unterscheiden, wann Selbsthilfe genügt und wann ärztliche Abklärung nötig ist.
Ödem ist, wenn Ihr Körpergewebe anschwillt, weil Flüssigkeit, die in Ihren Blutgefäßen bleiben sollte, in die Zwischenräume zwischen den Zellen austritt. Es betrifft am häufigsten Ihre Beine, Knöchel und Füße, kann aber auch in der Lunge, im Gehirn oder anderswo auftreten. Ursachen sind unter anderem Herz-, Nieren- oder Leberprobleme, venöse oder lymphatische Blockaden, Medikamente oder niedrige Blutproteinwerte. Sie werden Schwellungen, gespannte Haut und manchmal Schmerzen oder eingeschränkte Beweglichkeit bemerken. Lesen Sie weiter, um mehr über Ursachen, Untersuchungen und Behandlungen zu erfahren.
Was ist Ödem und wie es sich entwickelt
Ödem ist Schwellung, die Sie sehen oder fühlen können, wenn sich Flüssigkeit im Gewebe ansammelt, am häufigsten an Beinen, Knöcheln und Füßen, aber auch in der Lunge oder dem Bauch; sie entsteht, wenn das Gleichgewicht der Flüssigkeitsbewegung zwischen Blutgefäßen und umliegenden Geweben durch Faktoren wie erhöhten Kapillardruck, durchlässigere Gefäßwände, niedrige Eiweißspiegel im Blut oder beeinträchtigten Lymphabfluss gestört wird. Sie bemerken die Schwellung, weil Flüssigkeitsretention das interstitielle Volumen vergrößert, Gewebe dehnt und manchmal Beschwerden verursacht. Sie können die Mechanismen des Ödems als Verschiebungen der Starling-Kräfte und der lymphatischen Clearance betrachten: höherer hydrostatischer Druck drückt Plasma aus den Kapillaren heraus, erhöhte Durchlässigkeit lässt Proteine austreten und Wasser anziehen, Hypalbuminämie verringert die onkotische Anziehungskraft, und blockierte Lymphgefäße verhindern die Entfernung. Häufig erkennt man eindrückbares Ödem, bei dem Druck eine vorübergehende Eindellung hinterlässt. Zu verstehen, wie diese Prozesse zusammenwirken, hilft zu erklären, warum Ödeme in Lage, Beginn und Schwere variieren, und leitet eine gezielte Bewertung und Behandlung, anstatt Schwellungen pauschal zu behandeln.
Was sind Schwangerschaftsödeme – und wie entstehen sie?
Während der Schwangerschaft steigt das zirkulierende Blut- und Plasmavolumen deutlich an. Gleichzeitig wirken Hormone wie Progesteron gefäßerweiternd, und die Gefäßwände werden durchlässiger. Beides begünstigt, dass Flüssigkeit aus den kleinsten Gefäßen ins umliegende Gewebe austritt. Ab dem mittleren Trimester nimmt zudem der mechanische Druck der wachsenden Gebärmutter auf die Beckenvenen zu; der Rückfluss aus den Beinen wird erschwert, besonders beim langen Stehen oder Sitzen. Auch die Lymphdrainage arbeitet gegen die Schwerkraft und verlangsamt sich leichter. Das Ergebnis sind weiche, meist abendliche Schwellungen, die sich unter Fingerdruck kurz eindrücken lassen und nach Hochlagern wieder abklingen. Hitze, Bewegungsmangel, salzreiche Kost und geringe Flüssigkeitsaufnahme können das Phänomen verstärken, ebenso lange Reisezeiten.
Typische Verteilung und Verlauf
Am häufigsten zeigen sich Ödeme an beiden Knöcheln und Unterschenkeln, oft symmetrisch. Viele Schwangere bemerken, dass Schuhe abends enger sitzen und Sockenränder stärker abzeichnen. Im letzten Drittel können auch Hände anschwellen; Ringe drücken, Finger wirken am Morgen steif. Eine leichte Gesichtsrundung, besonders bei Hitze oder nach salzreichem Essen, ist ebenfalls möglich. Charakteristisch für gutartige Schwangerschaftsödeme ist die Tagesrhythmik: Sie nehmen im Verlauf des Tages zu und verbessern sich über Nacht oder nach Ruhephasen mit Hochlagerung. Nach der Geburt kommt es häufig zu einem kurzen „Wasserpeak“, wenn eingelagerte Flüssigkeit mobilisiert wird; über Tage bis zwei Wochen normalisiert sich der Zustand meist von selbst.
Unterscheidung: harmlos oder abklärungsbedürftig?
Nicht jedes Ödem ist gleich. Harmlos wirken symmetrische, druckweiche Schwellungen ohne weitere Beschwerden. Alarmzeichen sind dagegen plötzliche, ausgeprägte Schwellungen von Gesicht oder Händen, vor allem wenn sie von Kopfschmerzen, Augenflimmern, Sehstörungen, Oberbauchschmerz oder Übelkeit begleitet werden. In diesem Kontext muss an eine Präeklampsie gedacht werden, die eine rasche ärztliche Beurteilung erfordert. Ebenfalls abklärungsbedürftig sind einseitige, schmerzhafte Beinödeme, vor allem mit Wärmegefühl, Rötung oder Spannungsgefühl in Wade oder Oberschenkel; hier steht der Verdacht auf eine tiefe Venenthrombose im Raum. Auch plötzliches Atemnotgefühl, Brustschmerz oder Herzrasen in Kombination mit Beinschwellung sind Notfallzeichen. Ein weiterer Anlass zur Rücksprache ist, wenn die Schwellung trotz konsequenter Entlastungsmaßnahmen nicht nachlässt oder mit auffälligem Blutdruck einhergeht.
Häufige Arten und Lokalisationen von Ödemen
Als Nächstes betrachten Sie die Haupttypen und wo sie auftreten: periphere Ödeme in den Gliedmaßen, Lungenödem in den Lungen und Hirnödem im Gehirn. Jeder Typ hat unterschiedliche Ursachen und Risiken, die Sie erkennen müssen. Wir werden ihre Symptome, Dringlichkeit und typische Behandlungen vergleichen.
Peripheres (Gliedmaßen-) Ödem
Mehrere häufige Schwellungsmuster betreffen die Gliedmaßen, und das Erkennen ihrer typischen Lokalisationen hilft, die Ursache einzugrenzen. Sie sehen wannenförmige ( eindrückbare) Ödeme an Unterschenkeln und Knöcheln bei venöser Insuffizienz oder Herzversagen und nicht eindrückbare, feste Schwellungen an Händen und Unterarmen bei Lymphabflussstörung. Einseitige Waden‑Schwellung mit Schmerzen spricht für eine tiefe Venenthrombose, während beidseitiges Ödem der unteren Extremitäten auf systemische periphere Ursachen wie Hypoalbuminämie oder medikamentöse Effekte hinweist. Abhängigkeitsödeme verschlechtern sich nach längerem Stehen, während Lymphödem die Füße früh oft aussparen und Hautveränderungen verursachen kann. Inspizieren Sie auf Symmetrie, Temperatur, Pulse und Hautdefekte oder Ulzerationen. Dokumentieren Sie Beginn, Verlauf und begleitende Gliedmaßensymptome, um Untersuchungen wie Doppler‑Ultraschall oder Laboruntersuchungen zu steuern.
Pulmonales (Lungen-)Ödem
Wenn sich Flüssigkeit im Lungeninterstitium oder in den Alveolen ansammelt, zeigen sich unterschiedliche Muster – kardiales Lungenödem erzeugt typischerweise bilaterale, perihiläre und abhängige Alveolarauffüllungen, während nichtkardiale Ursachen oft eine eher fleckige oder diffuse interstitielle Beteiligung aufweisen. Zu den pulmonalen bzw. Ursachen gehören Linksherzinsuffizienz, Volumenüberladung, Nierenversagen, Inhalationsverletzung, Sepsis, ARDS und neurogene Auslöser. Klinisch findet man Dyspnoe, Orthopnoe, Hypoxie, Rasselgeräusche und schaumigen Auswurf; Bildgebung und Bluttests helfen, kardiale von nichtkardialen Mustern zu unterscheiden. Die Behandlung konzentriert sich auf Sauerstoff, positive Atemwegsdruckverfahren, Diuretika zur Volumenreduktion, Gefäßerweiterer zur Nachlastsenkung, wenn angezeigt, und die Behandlung der Grunderkrankung. Die Wahl der Behandlungsoptionen richtet sich nach Ätiologie, Hämodynamik und Schweregrad mit dem Ziel, den Gasaustausch zu stabilisieren und die Ursache zu beheben.
Zerebrales (Hirn-)Ödem
Obwohl unterschiedliche Mechanismen Hirnschwellung verursachen, kategorisiert man normalerweise das zerebrale Ödem in vasogenes, zytotoxisches, interstitielles (hydrozephalisches) und osmotisches Ödem, die jeweils typischerweise bestimmte Regionen betreffen—vasogenes im weißen Substanz, zytotoxisches in grauer und weißer Substanz (insbesondere Kortex und tiefe Kerne), interstitielles um die Ventrikel und osmotisches diffusere Bereiche. Man sollte erkennen, dass vasogenes Ödem einer Störung der Blut‑Gehirn‑Schranke folgt, wodurch Plasma in den extrazellulären Raum austritt und die zerebrale Flüssigkeit in der weißen Substanz zunimmt. Zytotoxisches Ödem spiegelt ein zelluläres Energiemangel wider und führt zu intrazellulärer Wassereinlagerung in Neuronen und Gliazellen. Interstitielles Ödem entsteht durch Ventrikeldruck des Liquors und verursacht periventrikuläre Flüssigkeitsansammlungen. Osmotisches Ödem entsteht, wenn die Serumosmolalität sinkt und Wasser in das Hirngewebe gezogen wird. Klinisch beurteilt man fokale Defizite, Kopfschmerzen, Übelkeit, Bewusstseinsveränderungen und erhöhten Hirndruck.
Ursächliche medizinische Ursachen und Risikofaktoren
Da der Flüssigkeitshaushalt von Herz, Nieren, Leber, Blutgefäßen und Lymphsystem abhängt, können Probleme in einem dieser Organe Ödeme verursachen. Sie können periphere Schwellungen bei Herzinsuffizienz entwickeln, wenn durch verminderte Pumpfunktion der Venendruck ansteigt. Nierenerkrankungen können Salz- und Wasserausscheidung beeinträchtigen und generalisierte Ödeme hervorrufen. Leberzirrhose senkt das Albumin und verändert die Pfortaderdrücke, was zu Aszites und peripherer Flüssigkeitsansammlung führt. Venöse Insuffizienz oder Thrombose behindern den Rückfluss aus den Beinen, und Lymphabflussstörungen – angeboren oder erworben – verursachen lokalisierte Lymphödeme. Endokrine Störungen wie Hypothyreose und Medikamente wie Kalziumkanalblocker, NSAR und Steroide fördern ebenfalls Flüssigkeitsretention. Ihr Risiko steigt mit Alter, Adipositas, Schwangerschaft und sitzendem Verhalten; eine genetische Veranlagung kann manche Menschen anfälliger machen. Rauchen und salzreiche Ernährung sind Lebensstilfaktoren, die die Flüssigkeitsansammlung verschlimmern. Die Kenntnis dieser zugrunde liegenden Ursachen hilft Ihnen und Ihrem Arzt, Tests und Behandlungen gezielt auf die spezifische Organfunktionsstörung auszurichten, die das Ödem antreibt.
Anzeichen, Symptome und wann eine Schwellung besorgniserregend ist
Wenn Sie anhaltende Schwellungen, Straffheit oder vergrößerte Gliedmaßen bemerken, die sich nach Ruhe nicht bessern, handelt es sich um eine Schwellung, die abgeklärt werden sollte. Häufig sehen Sie lokalisierte Schwellungsanzeichen wie gespannt wirkende Haut, Eindrücke, die nach Drücken bestehen bleiben (Druckdolenz/pitting), und Asymmetrie zwischen den Gliedmaßen. Generalisierte Schwellungen können sich durch plötzliche Gewichtszunahme, Völlegefühl oder Anschwellen von Gesicht, Händen und Knöcheln bemerkbar machen. Achten Sie auf Schmerzen, Rötung, Erwärmung oder eingeschränkte Beweglichkeit — dies deutet auf Entzündung, Infektion oder Gefäßprobleme hin.
Besorgniserregend sind Ödeme, wenn die Schwellung schnell auftritt, schmerzhaft ist, die Atmung beeinträchtigt oder auf Brustschmerzen, Schwindel oder Ohnmachtsgefühle folgt. Seien Sie auch vorsichtig, wenn Schwellungen wiederkehren, obwohl Sie Hochlagerung, Kompression oder eine salzarme Ernährung versucht haben, oder wenn Sie Medikamente einnehmen, die Flüssigkeitsretention verursachen können. Suchen Sie umgehend ärztliche Hilfe bei Luftnot, Brustbeschwerden oder plötzlich starkem Anschwellen. Bei anderen anhaltenden oder fortschreitenden Schwellungen sollten Sie zeitnah ärztlich untersuchen lassen, um die zugrunde liegenden Ursachen zu klären und Komplikationen zu vermeiden.
Diagnostische Tests und klinische Beurteilung
Wenn Sie oder Ihr Kliniker Ödeme vermuten, verengen eine gezielte klinische Untersuchung und gezielte Tests schnell die Ursache und leiten die Behandlung. Beginnen Sie mit einer strukturierten klinischen Beurteilung: notieren Sie Beginn, Verteilung ( Eindrucksvermindertes [pitting] vs. nicht eindrückbares [nonpitting] Ödem), Symmetrie, begleitende Symptome, Medikamentenanamnese und Zeichen einer systemischen Erkrankung wie Herzinsuffizienz oder Lebererkrankung. Tasten Sie auf Eindrückbarkeit, messen Sie den Extremitätenumfang und kontrollieren Sie Hautveränderungen oder lymphatische Auffälligkeiten.
Verwenden Sie einfache Bedside-Tests – orthostatische Messungen, Urinteststreifen und Basislabore (BB, Elektrolyte, Nieren- und Leberwerte, Albumin) – um systemische Beiträge zu identifizieren. Veranlassen Sie bildgebende Diagnostik, wenn angezeigt: Thoraxröntgen oder Echokardiographie bei kardialen Ursachen, Duplex-Ultraschall bei venöser Thrombose sowie Ultraschall oder CT bei tiefen Gewebe- oder Bauchraumpathologien. Lymphszintigraphie kann die lymphatische Funktion beurteilen. Interpretieren Sie die Ergebnisse im Kontext Ihrer klinischen Beurteilung, um lokales von systemischem Ödem zu unterscheiden und die weitere Abklärung oder Überweisung an Fachärzte zu priorisieren.
Behandlungsoptionen und Maßnahmen zur Selbstfürsorge
Obwohl die Ursachen variieren, folgt die Behandlung von Ödemen zwei parallelen Wegen: der Behandlung der zugrunde liegenden Erkrankung und der Linderung der Symptome. Sie arbeiten mit Ihrer behandelnden Ärztin/Ihrem behandelnden Arzt zusammen, um Herz-, Nieren-, Leber- oder Venenerkrankungen zu behandeln, falls diese die Ursache sind, und Sie verwenden Diuretika oder andere verordnete Medikamente, wenn dies angezeigt ist. Zu Hause ist Selbstfürsorge wichtig: Heben Sie geschwollene Gliedmaßen hoch, tragen Sie wie verordnet Kompressionsstrümpfe, vermeiden Sie zu langes Stehen oder Sitzen und bewegen Sie sich regelmäßig, um die Durchblutung zu fördern.
Sie können Lebensstiländerungen wie die Reduzierung der Salzaufnahme, das Halten eines gesunden Gewichts und mäßige Bewegung zur Vorbeugung eines Wiederauftretens annehmen. Trinken Sie ausreichend Wasser – paradoxerweise hilft eine moderate Flüssigkeitszufuhr, die Flüssigkeitsbalance zu erhalten. Ziehen Sie natürliche Heilmittel in Betracht, wie magnesiumreiche Lebensmittel oder kurze, kühle Bäder zur Linderung von Schwellungen, prüfen Sie jedoch vor der Einnahme von Nahrungsergänzungsmitteln oder Kräuterbehandlungen mit Ihrer Ärztin/Ihrem Arzt. Überwachen Sie täglich Gewicht und Schwellungen, melden Sie plötzliche Zunahmen und halten Sie Nachsorgetermine ein. Die Kombination aus medizinischer Behandlung und praktischer Selbstfürsorge gibt Ihnen die beste Chance, Ödeme zu kontrollieren und den Komfort zu verbessern.
Selbsthilfe im Alltag
Viele Betroffene finden mit einfachen, regelmäßigen Maßnahmen spürbare Erleichterung. Bewegung ist der wichtigste „Venentrainer“: Spazieren, lockeres Radfahren auf dem Heimtrainer oder Schwangerschaftsyoga unterstützen die Muskelpumpe der Beine. Im Sitzen helfen Fußkreisen, Wippen und häufige Haltungswechsel. Hochlagern – idealerweise so, dass die Fersen über Herzhöhe liegen – fördert den Rückfluss; kurze Pausen über den Tag verteilt sind wirksamer als eine einzige lange. Bequeme, nicht einschnürende Kleidung und gut sitzendes, flaches Schuhwerk reduzieren Druckstellen. Viele Schwangere profitieren von medizinischen Kompressionsstrümpfen (passend vermessen), die morgens angezogen werden, bevor die Beine anschwellen. Ausreichend trinken stabilisiert den Flüssigkeitshaushalt; eine ausgewogene, eher salzbewusste Kost mit viel frischem Gemüse und Eiweiß unterstützt die Gefäßwand. Kühlende Umschläge oder Kneipp-Wechselduschen an den Unterschenkeln können den venösen Tonus kurzfristig verbessern. Nächtliche Hand- und Fußschwellungen lassen sich manchmal durch ein kleines Kissen unter der Matratze im Fußbereich und durch Hochlagerung der Arme lindern. Wichtig ist eine sanfte, konsequente Routine – Übermaß oder radikale Diäten schaden eher.
Rolle von Kompression, Massagen und Pflege
Kompressionsstrümpfe der passenden Klasse entlasten Venen und Lymphbahnen und können das Fortschreiten von Ödemen bremsen. Sie sollten fachgerecht angepasst werden, besonders bei vorbestehender Varikosis. Manuelle Lymphdrainage kann in ausgewählten Fällen Erleichterung bringen; sie gehört in erfahrene Hände und wird angepasst an Schwangerschaft und Begleiterkrankungen. Sanfte Selbstmassagen – streichende Bewegungen von den Füßen her aufwärts – fördern den Rückfluss, sollten aber bei Verdacht auf Thrombose, akuten Entzündungen oder Hautverletzungen nicht angewendet werden. Hautpflege hat vor allem Barriere-Schutz im Blick: gut verträgliche, parfümarme Produkte halten die gespannte Haut geschmeidig und beugen Rissen vor. Enge Ringe rechtzeitig abnehmen verhindert spätere Notfälle.
Besondere Situationen: Reisen, Arbeit, Wetter
Lange Reisen, vor allem im Sitzen, erhöhen das Ödemrisiko. Hilfreich sind Kompressionsstrümpfe, regelmäßiges Aufstehen oder Wadenübungen im Sitzen, viel Wasser und das Meiden stark salziger Snacks. Im Büroalltag wirken höhenverstellbare Arbeitsplätze, kurze „Geh-Pausen“ und eine Fußstütze Wunder. An heißen Tagen lohnt es, Termine zu entzerren, Mittagshitze zu vermeiden und Kühlmöglichkeiten einzuplanen. Wer beruflich viel steht, profitiert von rutschfesten, gedämpften Schuhen und Mikropausen zum Entlasten. Nach belastenden Tagen darf die Erholung großzügig sein – Beine hoch, kühle Duschen, leichte Kost.
Medizinische Abklärung und Behandlung
Bei Verdacht auf Präeklampsie werden Blutdruck, Urin (Eiweiß) und Laborwerte (z. B. Leber- und Nierenparameter) überprüft; das weitere Vorgehen reicht von engmaschiger Kontrolle bis zur stationären Betreuung, abhängig von Befunden und Schwangerschaftswoche. Der Verdacht auf Venenthrombose erfordert eine zügige Untersuchung, meist mit Duplexsonografie; bestätigt sich der Befund, wird in der Schwangerschaft in der Regel mit Heparin behandelt. Medikamentöse Entwässerung ist in unkomplizierter Schwangerschaftsödembildung nicht angezeigt. Stattdessen steht die Kombination aus Lebensstilmaßnahmen, Kompression und individueller Anpassung des Alltags im Vordergrund. Begleitend wird der Fetus mittels Ultraschall und – je nach Situation – Doppler überwacht, wenn mütterliche Befunde es nahelegen.
Nach der Geburt: Rückbildung der Ödeme
Postpartal normalisieren sich Flüssigkeitsverteilung und Gefäßtonus schrittweise. Viele Eltern erleben in den ersten Tagen eine Zunahme der Schwellung, weil der Körper gespeichertes Wasser mobilisiert; vermehrtes Wasserlassen und Schwitzen sind typisch. Dieselben Maßnahmen wie in der Schwangerschaft helfen: Bewegung, Hochlagern, ausreichendes Trinken und bei Bedarf Kompression. Persistieren starke, schmerzhafte oder einseitige Schwellungen, ist eine erneute Abklärung sinnvoll, da das Thromboserisiko im Wochenbett weiterhin erhöht ist.
Ödeme gehören für viele Schwangere zum Alltag – belastend, aber meist gut beherrschbar. Ein informierter, gelassener Umgang schützt Lebensqualität: Signale ernst nehmen, Warnzeichen kennen, einfache Maßnahmen konsequent anwenden und rechtzeitig Rücksprache halten, wenn etwas nicht stimmig wirkt. So bleibt der Fokus dort, wo er hingehört: auf einer sicheren, möglichst komfortablen Schwangerschaft für Mutter und Kind.