Kontinuierliche Geburtsbegleitung: Welche Vorteile eine Doula bietet
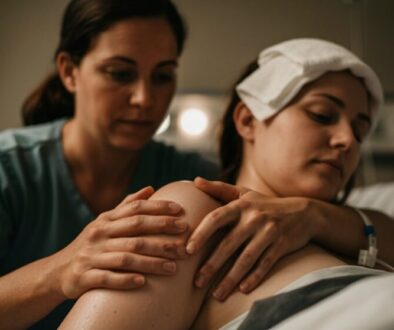
Kontinuierliche Geburtsbegleitung durch eine ausgebildete Doula bietet eine kontinuierliche, nicht‑klinische Anwesenheit und bietet emotionale, informative und praktische Interventionen. Studien verbinden Doula‑Unterstützung mit kürzerer aktiver Geburt, weniger operativen Geburten, reduziertem Analgetikagebrauch, höheren Raten spontaner vaginaler Entbindungen und verbesserten neonatalen und maternalen Ergebnissen. Doulas verwenden evidenzbasierte Komfortmaßnahmen, Kommunikationsförderung und Fürsprache innerhalb klinischer Protokolle, um die informierte Zustimmung und Autonomie zu unterstützen. Sie helfen auch bei der unmittelbaren postpartalen Versorgung und beim Stillbeginn. Detailliertere Vorteile, Techniken und Auswahlhinweise folgen unten.
Was kontinuierliche Geburtsbegleitung ist: Und warum sie für Sie wichtig ist
Obwohl häufig mit intermittierender oder sporadischer Hilfe verwechselt, bezeichnet kontinuierliche Geburtsbegleitung die andauernde Präsenz einer geschulten nichtmedizinischen Fachperson – üblicherweise einer Doula – während der aktiven Phasen der Geburt und der unmittelbaren postpartalen Umstellungsphase. Das Konzept ist durch ununterbrochene physische Nähe, konstante Kommunikation und aufgabenorientierte Interventionen gekennzeichnet, die nichtklinisch, aber evidenzbasiert sind. Kliniker und Forschende kategorisieren Aktivitäten in die Bereiche emotional, informativ und praktisch; diese Taxonomie klärt die Mechanismen, durch die kontinuierliche Begleitung Stressreaktionen moduliert und Entscheidungsfindung beeinflusst. Die Aufmerksamkeit für die emotionale Wirkung ist explizit: stetige Zusicherung, Normalisierung von Empfindungen und Erhalt der Autonomie mindern Angst und Katecholaminanstiege, die den Geburtsverlauf behindern können. Die Integration in bestehende Unterstützungssysteme ist prozedural, nicht anekdotisch – Rollen werden verhandelt, Grenzen definiert und Übergaben an das klinische Personal kommuniziert. Die Dokumentation von Anwesenheit, Zeitpunkten und spezifischen unterstützenden Maßnahmen ermöglicht die Korrelation mit Ergebnissen. Das Modell priorisiert Kontinuität als unabhängige Variable, unterscheidbar von medizinischen Interventionen, und rechtfertigt eine strukturierte Implementierung und messbare Prozesskennzahlen.
5 konkrete Vorteile, eine Doula während der Geburt zu haben
Nachdem kontinuierliche Unterstützung als eigenständige, messbare Intervention etabliert wurde, richtet sich die Aufmerksamkeit nun auf die spezifischen, empirisch beobachteten Ergebnisse, die mit der Anwesenheit einer Doula während der Geburt verbunden sind. Studien zeigen Verringerungen operativer Entbindungen, verkürzte aktive Geburtsphasen und einen geringeren Analgetika- und Epiduralverbrauch, wenn eine geschulte unterstützende Person kontinuierlich anwesend ist. Zusätzliche messbare Effekte umfassen niedrigere Raten postpartaler Depressionen und höhere Stillbeginnraten, Ergebnisse, die mit einer verbesserten physiologischen Regulation von Mutter und Säugling in Verbindung gebracht werden. Aus prozessualer Perspektive verändert die Doula-Beteiligung die Geburtsdynamik, indem sie rechtzeitige Bewältigungsstrategien fördert, die Entscheidungsfindung der Mutter verbessert und unnötige klinische Interventionen reduziert. Die Anwesenheit einer Doula ist mit erhöhter maternaler Zufriedenheit und wahrgenommener Kontrolle assoziiert, Metriken, die mit anhaltender emotionaler Resilienz im Wochenbett korrelieren. Wichtig ist, dass diese Vorteile in verschiedenen Versorgungssettings und unabhängig vom Paritätsstatus bestehen bleiben, was auf Generalisierbarkeit hindeutet. Quantitative Synthesen schreiben kontinuierlicher nichtmedizinischer Unterstützung kleine bis moderate Effektstärken zu und befürworten damit ihre Aufnahme als evidenzinformiertes Ergänzungsangebot zur standardmäßigen geburtshilflichen Versorgung.
Wie Doulas Sie unterstützen: Physische, emotionale und informative Techniken
Die Doula wendet gezielte physische Komfortmaßnahmen an — Positionierung, Druck, Temperatur und Bewegung — um Schmerzen zu lindern und den physiologischen Geburtsverlauf zu unterstützen. Gleichzeitig bietet die Doula eine beständige emotionale Präsenz durch fokussierende Zusicherung, Aufmerksamkeit für Bewältigungsanzeichen und nicht wertende Fürsprache. Alle Anleitungen und Erklärungen basieren auf aktuellen Erkenntnissen und werden klar dargestellt, um der gebärenden Person eine informierte Entscheidungsfindung zu ermöglichen.
Physische Komfortmaßnahmen
Doulas wenden eine Reihe von evidence-based physikalischen Komfortmaßnahmen an, um Schmerzen zu reduzieren, den Geburtsverlauf zu fördern und das mütterliche Coping zu verbessern; dazu gehören Positionswechsel, rhythmische Berührung und Massage, Gegenpressur, Wärme- und Kälteanwendungen, Einsatz von Geburtsutensilien (Ball, Peanut-Ball, Hocker) und geführte Atemtechniken, jeweils ausgewählt und angepasst in Reaktion auf wesentliche maternale Vitalzeichen, fetales Monitoring, Zervixstatus und berichtete Schmerzintensität. Die Doula beurteilt die physiologische Reaktion und wendet gezielte Interventionen zur Schmerzbehandlung und Entspannungstechniken an: Seitenlage, aufrechte Positionen und Vierfüßlerstand zur Optimierung der Beckendimensionen; fokussierte Massage und rhythmischer sakraler Druck bei wehenbedingten Schmerzen; Thermotherapie zur Muskelentlastung; Kälte bei lokaler Entzündung; und Geburtsball-Mechaniken zur Unterstützung des Abstieg. Interventionen werden dokumentiert, titriert und mit klinischen Teamparametern koordiniert, um Sicherheit und Effizienz der Geburt zu gewährleisten.
Emotionale Präsenztechniken
Physische Komfortmaßnahmen schaffen oft eine Grundlage für psychische Stabilität, und aus dieser physiologischen Verankerung beobachten Kliniker, wie emotionale Präsenztechniken die Bewältigung und Entscheidungsfindung der Mutter weiter stabilisieren. Die Rolle der Doula wird als gezielt beschrieben, mit evidenzbasierten Techniken zur emotionalen Resilienz und Achtsamkeitspraktiken, um Orientierung zu bewahren, Belastung zu reduzieren und die anhaltende Anstrengung während der Geburt zu unterstützen. Interventionen sind kurz, wiederholend und reagieren auf Verhaltenshinweise; die Sprache ist prägnant, bestätigend und bei Bedarf direktiv. Beobachtbare Ergebnisse umfassen verringerte Angstsymptome, verbesserte Aufgabenfokussierung und eine gesteigerte Fähigkeit, Optionen zu verarbeiten.
- Fokussiertes verbales Verankern: kurze, neutrale Phrasen, um die Aufmerksamkeit umzulenken und Empfindungen zu normalisieren.
- Geführte Atmung und Mikro-Achtsamkeitspraktiken: rasche Interventionen zur Senkung sympathischer Erregung.
- Empathische Eindämmung: konstante Präsenz, kalibrierter Blickkontakt, gemessener Ton zur Stärkung der Bewältigung.
Klare evidenzbasierte Informationen
Während sie kontinuierliche Präsenz und nicht wertende Unterstützung aufrechterhält, liefert eine Doula prägnante, evidenzbasierte Informationen, die auf die Situation der Gebärenden zugeschnitten sind, integriert aktuelle Leitlinien, Risik Nutzen Abwägungen und wahrscheinliche Zeitabläufe, um informierte Einwilligung und zeitnahe Entscheidungsfindung zu erleichtern. Die Doula kontextualisiert Interventionen, Analgesieoptionen, Überwachungsmodalitäten und Metriken des Geburtsverlaufs anhand evidenzbasierter Praktiken und übersetzt klinische Daten in klare Erwartungen. Informationen werden priorisiert, handlungsorientiert und mit unmittelbaren Wahlmöglichkeiten verknüpft, wodurch informierte Entscheidungen ermöglicht werden, ohne die klinische Beratung zu ersetzen. Die Dokumentation von Präferenzen und prägnante Zusammenfassungen für die Übergabe an Klinikpersonal verringern Misskommunikation. Die Doula identifiziert auch Unstimmigkeiten zwischen vorgeschlagenen Interventionen und der bestverfügbaren Evidenz und veranlasst Klärungen. Diese informationsbezogene Rolle unterstützt Autonomie, beschleunigt Einwilligungsprozesse und reduziert Entscheidungs konflikte während stressintensiver intrapartaler Ereignisse.
Wie Doulas während der Geburt mit Ihrem medizinischen Team zusammenarbeiten
Die Doula fungiert als definierte Kommunikationsschnittstelle zwischen der gebärenden Person und dem klinischen Team, klärt Präferenzen und übermittelt Echtzeitbeobachtungen, ohne medizinische Rollen zu verdrängen. Sie setzt koordinierte Versorgungsstrategien um, indem sie nichtklinische Komfortmaßnahmen und das Timing von Interventionen mit dem Versorgungsplan abstimmt, um Störungen zu minimieren und den physiologischen Fortschritt zu fördern. Innerhalb institutioneller Protokolle setzt sich die Doula für die informierten Entscheidungen der gebärenden Person ein, artikuliert Wünsche und Bedenken und respektiert dabei klinisches Urteilsvermögen und Sicherheitsparameter.
Klare Kommunikationsrollen
Wenn die Wehen beginnen, fungiert eine Doula als Kommunikationsvermittlerin zwischen der gebärenden Person, ihrem Unterstützungsnetzwerk und dem klinischen Team, klärt Präferenzen, fasst nichtmedizinische Komfortmaßnahmen zusammen und übersetzt Beobachtungen am Bett in prägnante, umsetzbare Informationen für die Behandler; diese Rolle ist nicht entscheidungsbefugt und ausdrücklich komplementär zur klinischen Autorität, mit dem Ziel, Missverständnisse zu verringern, Gespräche zur informierten Einwilligung zu beschleunigen und sicherzustellen, dass patientenangegebene Ziele und Kontraindikationen (z. B. Allergien, vorangegangener Kaiserschnitt, Wunsch nach minimalen Interventionen) im Versorgungsablauf deutlich sichtbar sind. Die Doula verwendet vorab festgelegte Kommunikationsstile und wahrt Rollenklärung, um eine Überschneidung des Aufgabenspektrums mit Klinikpersonal zu verhindern. Dokumentation, prägnante mündliche Berichte bei Übergaben und respektvolle Korrektur von Fehlkommunikationen erhalten die Effizienz des Teams und die Patientensicherheit.
- Standardisierte mündliche Kurzberichte
- Klare Dokumentation von Präferenzen
- Unmittelbare Klarstellung von Missverständnissen
Koordinierte Versorgungsstrategien
Ein klares Rahmenkonzept beschreibt, wie eine Doula sich während der Geburt in geburtshilfliche Teams integriert: als kontinuierliche nichtklinische Unterstützung, als Kommunikationsvermittlerin und als sicherheitsorientierte Fürsprecherin, die die Autonomie der Patientin wahrt, ohne in klinische Entscheidungsfindung einzugreifen. Doulas erleichtern Vorankündigungen vor Eintreffen, indem sie den Geburtsplan und die Präferenzen der Klientin für das nachfolgende Schichtteam zusammenfassen, wodurch wiederholte Nachfragen reduziert und Missverständnisse minimiert werden. Während der Geburt übermitteln sie kontextuelle Informationen – Wirksamkeit der Schmerzkontrolle, Positionsverträglichkeit und praktische Bedürfnisse – und überlassen klinische Einschätzungen den Behandelnden. Effektive Koordination der Versorgung beinhaltet das Dokumentieren beobachteter Reaktionen auf Interventionen, das Einfordern von Klarstellungen, wenn Protokolle mit geäußerten Präferenzen kollidieren, und das Arrangieren rechtzeitiger Übergaben zwischen Pflegekräften, Hebammen und Ärztinnen/Ärzten. Der Ansatz betont systematische Informationsweitergabe, Rollenklärung und Respekt vor dem klinischen Kompetenzbereich, um die Teamfunktion und patientenzentrierte Ergebnisse zu optimieren.
Fürsprache innerhalb von Protokollen
Aufbauend auf koordinierten Versorgungsstrategien definiert Advocacy innerhalb von Protokollen, wie eine Doula die Präferenzen der Patientin wahrt und gleichzeitig klinische Grenzen respektiert. Die Doula fördert informierte Entscheidungen, indem sie Optionen klärt, medizinische Informationen zusammenfasst und die Prioritäten der gebärenden Person mit den Versorgungsteams abgleicht, wobei sie eine unterstützende Umgebung bewahrt, ohne in klinische Entscheidungen einzugreifen. Die Kommunikation ist präzise, zielgerichtet und bei Bedarf dokumentiert. Rollenabgrenzung reduziert Unklarheiten: die Doula unterstützt, der Kliniker übernimmt medizinische Aufgaben, und beide stimmen sich bei Sicherheitsparametern ab. Konflikte werden durch frühzeitige Briefings und vereinbarte Eskalationswege vorgebeugt. Ergebnisorientierte Advocacy steigert die Zufriedenheit und die Einhaltung von Behandlungsplänen und erhält gleichzeitig den Arbeitsablauf des Teams.
- Vermittlung: prägnante Übersetzung von Patientenwerten in klinische Fragen.
- Grenzmanagement: Einhaltung von Protokollen und Zuständigkeitsumfang.
- Eskalation: vordefinierte Schritte bei Bedenken.
Forschung: Ergebnisse im Zusammenhang mit kontinuierlicher Doula-Unterstützung
Evidenz aus randomisierten kontrollierten Studien und systematischen Übersichten verbindet durchgehend kontinuierliche Doula-Unterstützung während der Geburt mit verbesserten maternalen und neonatalen Ergebnissen. Metaanalysen berichten über reduzierte Kaiserschnittraten, kürzere Geburtsdauer, geringeren Analgetikaverbrauch und höhere Raten spontaner vaginaler Geburten. Neonatale Indikatoren – Apgar-Werte und Bedarf an Reanimation – zeigen leichte günstige Veränderungen. Studien betonen standardisierte Ergebnismessungen, um Vergleichbarkeit zu gewährleisten; gängige Endpunkte umfassen Geburtsmodus, Geburtsdauer, Analgetikaverbrauch, Mütterzufriedenheit und neonatalen Gesundheitszustand nach einer und fünf Minuten.
Heterogenität entsteht durch Unterschiede in der Doula-Ausbildung, dem Zeitpunkt und der Dauer der Anwesenheit sowie durch Co-Interventionen; diese Faktoren werden häufig in Subgruppenanalysen untersucht. Kosten-Effektivitätsmodelle projizieren, wenn auch kontextabhängig, oft Einsparungen durch reduzierte operative Geburten. Methodische Einschränkungen umfassen die Unpraktikabilität von Verblindungen und variable Basisversorgung. Insgesamt stützt die Evidenzbasis die kontinuierliche Doula-Präsenz als wirksame nichtklinische Intervention zur Verbesserung ausgewählter geburtshilflicher und neonataler Ergebnisse, wenn sie neben der standardmäßigen geburtshilflichen Versorgung integriert wird.
Wann man eine Doula engagiert, typische Leistungen und Kosten
Nachdem die nachweisbaren Vorteile einer kontinuierlichen Doula-Anwesenheit festgestellt wurden, richtet sich die Aufmerksamkeit auf praktische Entscheidungen bezüglich Zeitpunkt, Leistungsumfang und finanzieller Überlegungen, die den Zugang und die Eignung für individuelle Geburtspläne bestimmen. Empfehlungen weisen auf eine Beauftragung bereits im zweiten Trimester hin, um die Qualifikationen der Doula zu überprüfen, Erwartungen abzugleichen und die pränatale Planung zu ermöglichen. Typische Leistungspakete sind um pränatale Besuche, kontinuierliche Betreuung während der Geburt und unmittelbare Nachsorge nach der Geburt strukturiert; Zusatzleistungen können Geburtsvorbereitung, Stillberatung oder erweiterte Wochenbettbetreuung umfassen. Die Kosten hängen von Region, Erfahrung und Leistungsumfang ab; transparente Verträge sollten Stundensätze, Pauschalgebühren für die Geburt, Reisekosten und Stornierungsbedingungen aufschlüsseln.
- Wann anstellen: idealerweise in der Mitte der Schwangerschaft zur Orientierung und Pflegeplanung.
- Typische Leistungen: pränatale Einschätzung, kontinuierliche Geburtsvertretung, unmittelbare Unterstützung im Wochenbett.
- Kostenüberlegungen: Gebührensystem, enthaltene Leistungen sowie Rückerstattungs-/Stornobedingungen überprüfen.
Entscheidungskennzahlen sollten dokumentierte Doula-Qualifikationen, abgegrenzte Leistungsbereiche und dokumentierte finanzielle Bedingungen priorisieren, um informierte Einwilligung und gerechten Zugang zu gewährleisten.
Wie wähle ich die richtige Doula für meine Bedürfnisse aus
Wie sollten werdende Eltern Kandidaten bewerten, um Übereinstimmung mit klinischen Bedürfnissen, persönlichen Präferenzen und logistischen Zwängen festzustellen? Ein strukturierter Auswahlprozess reduziert Variabilität: Überprüfen Sie die Qualifikationen der Doula, einschließlich Ausbildungsprogramm, Zertifizierungsstatus, Fortbildungen und Vertrautheit mit spezifischen klinischen Szenarien (VBAC, Frühgeburt, Risikoschwangerschaften). Fordern Sie Referenzen und dokumentierte Erfahrungen in lokalen Krankenhäusern oder Geburtshäusern an, um die Fähigkeiten zur institutionellen Navigation zu beurteilen. Führen Sie fokussierte Interviews durch, um die persönliche Kompatibilität zu bewerten; verwenden Sie standardisierte Fragen zur Schmerzmanagement‑Philosophie, Kommunikationsweise und Unterstützung bei Entscheidungsfindung. Klären Sie Verfügbarkeit, Bereitschaftsdienste, Vertretungsregelungen und Gebühren, um die logistische Passung zu prüfen. Beobachten Sie die Reaktion auf hypothetische Komplikationen, um klinisches Urteilsvermögen und Grenzen gegenüber medizinischen Rollen zu messen. Überprüfen Sie die schriftliche Dienstleistungsvereinbarung hinsichtlich Umfang, Vertraulichkeit und Stornobedingungen. Falls möglich, vereinbaren Sie ein Vorbereitungstreffen, um Rapport und nonverbale Dynamiken zu beurteilen. Priorisieren Sie Kandidaten, die nachweisbare Kompetenzen, transparente Prozesse und übereinstimmende zwischenmenschliche Ansätze zeigen, um Ergebnisse zu optimieren und das Risiko von Fehlanpassungen zu reduzieren.
Praktische Geburtstags-Checkliste: Zusammenarbeit mit Ihrer Doula
Vorbereitung reduziert die Unsicherheit am Tag der Geburt: Eine prägnante, auf Aufgaben ausgerichtete Checkliste leitet die Gebärende, die Partnerin/den Partner und die Doula durch Vorwehen/Eröffnungsphase, aktive Wehen und die unmittelbare Wochenbettzeit, um koordinierte Betreuung und die Einhaltung des Geburtsplans zu gewährleisten. Die Doula überprüft Kontaktprotokolle, bestätigt Transport- und Krankenhausunterlagen und bespricht Schmerzmanagement‑Vorlieben. Während der aktiven Geburt überwacht die Doula Bewältigungsstrategien, dokumentiert Interventionen und vermittelt mit dem klinischen Personal, um die Treue zum Geburtsplan zu wahren. Unmittelbar postpartum setzt die Doula Stillunterstützung um, überwacht mütterliche Parameter nach Protokoll und organisiert erste logistische Wochenbettunterstützung.
- Vor der Geburt: Notfallkontakte bestätigen, wichtige Dinge für die Gebärende packen, Geburtsplan und Rollen mit Partner und klinischem Team durchgehen.
- Aktive Wehen: nicht‑pharmakologische Techniken anwenden, Zeitpunkte von Wehen und Interventionen festhalten, Aktualisierungen an das klinische Personal kommunizieren.
- Unmittelbar postpartum: beim ersten Anlegen helfen, Blutung und Uterustonus beobachten, Vermittlung von Wochenbett‑Unterstützungsangeboten und Entlassungsanweisungen koordinieren.
Diese Checkliste betont messbare Aufgaben, klare Zuständigkeiten und Dokumentation, um Sicherheit, Kontinuität und effektive Wochenbettunterstützung zu fördern.

Wir sind Reaktion von Baby mein Baby– ein herzliches Redaktionsteam mit einem wachen Blick für alles, was junge Familien bewegt. Mit viel Liebe zum Detail sammeln wir aktuelle News, Trends und Themen rund um Schwangerschaft, Babyzeit und Familienalltag, um Eltern jeden Tag ein Stück zu begleiten.
Warum wir schreiben?
Weil wir glauben, dass ehrliche Informationen, kleine Mutmacher und liebevoll ausgesuchte Inhalte den Unterschied machen können. Wir möchten nicht nur informieren, sondern auch ein Gefühl von „Du bist nicht allein“ schenken.